Tout savoir sur la malaria

Bien que le risque pour les touristes soit faible, voire négligeable dans certaines régions, la malaria n’en demeure pas moins la cause de mortalité la plus fréquente des suites d’une maladie infectieuse chez les voyageurs tropicaux. Qui se rend dans des régions à risque doit prendre les mesures nécessaires pour prévenir la contamination.
Qu'est-ce que la malaria ?
La malaria est une maladie infectieuse, causée par un parasite de type Plasmodium, propagée par la piqûre d’un moustique anophèle (seules les femelles piquent). Après contamination, le parasite se multiplie dans le foie, pour ensuite infecter les globules rouges. La malaria est la première cause de mortalité infectieuse chez les voyageurs tropicaux. Tous ces cas de mortalité pourraient pourtant être évités moyennant une bonne préparation au voyage.
Le moustique anophèle pique uniquement entre la tombée du jour et l’aube. Il est plutôt petit et n'émet pratiquement aucun bourdonnement. Cinq espèces de plasmodium peuvent infecter l’homme: le P. falciparum, le P. vivax, le P. ovale, le P. knowlesi et le P. malariae. Le Plasmodium falciparum est non seulement le plus dangereux mais aussi le plus répandu. Le P. vivax est principalement présent hors Afrique et responsable de 9 % des cas d'une malaria dont l'évolution est normalement moins grave.Les symptômes de la malaria
Parfois, la malaria n’est pas détectée à temps parce que les symptômes apparemment anodins sont trop souvent décrits comme une "petite grippe". Un traitement rapide est toutefois crucial pour une issue positive. En cas de fièvre (dès 38 °C sous les aisselles pendant plus de 24 heures, que ce soit de façon permanente ou avec des variations) durant un séjour dans une région à risque ou au cours des trois mois qui suivent, l’éventualité de la malaria doit toujours être envisagée.Un diagnostic rapide est vital
Le temps d’incubation, soit le temps séparant une piqûre contaminée du déclenchement de la maladie, varie entre dix jours et quatre semaines, avec de très rares exceptions pouvant atteindre plusieurs mois. La malaria se caractérise par des poussées de fièvre, pouvant ressembler au début à une grippe ordinaire. Les autres symptômes tels que les maux de tête, la fatigue, l’apathie, les désagréments abdominaux et les douleurs musculaires et articulaires peuvent eux aussi faire penser à la grippe. Comme la personne ne se sent pas vraiment malade au cours des premiers jours, elle court le risque du 'patient's delay', elle risque donc d’attendre trop longtemps avant de consulter un médecin. L’état du patient se détériore ensuite à vue d’œil. Présentant, vomissements, amaigrissement, tremblements et transpiration abondante.
Un tel accès de malaria peut connaître une issue fatale en quelques jours seulement en l’absence d’un traitement correct initié à temps. La circulation vers les organes vitaux est en effet perturbée. La malaria sévère, pouvant se développer en quelques jours voire quelques heures, peut se traduire par un coma, une acidose métabolique (déséquilibre dans le pH), une anémie sévère, de l’hypoglycémie, une défaillance rénale aiguë et un œdème aigu au poumon.
Reconnue à temps, la malaria se traite parfaitement, sans risque de rechute. Ce n’est que dans le cas d’une contamination par le P. vivax et le P. ovale qu’une rechute est possible des semaines voire des années après la première infection parce que des parasites demeurent présents dans le foie à l’état « dormant ».
Comment diagnostiquer la malaria?
Une simple analyse sanguine peut rapidement (en moins de deux heures) permettre de déterminer s’il s’agit ou non de la malaria. Avant d’initier le traitement, on s’assurera tout d’abord de la présence de parasites. Cela peut se faire au moyen du microscope ou à défaut de ce genre de matériel de laboratoire (dans des zones reculées par exemple), au moyen d’un “test de diagnostic rapide” (RDT) particulier. Vers le haut de la pageComment traite-t-on la malaria?
Une fois la malaria diagnostiquée, le meilleur choix consiste en un traitement combiné à base d’artémisinine, incluant au minimum deux produits contre la malaria à l’action différente. Ce traitement doit être maintenu pendant trois jours afin de contrer le développement de la résistance.La plupart des formes de malaria sont traitées au moyen de l'une des médications suivantes :
- artemether + lumefantrine (Riamet®)
- atovaquone + proguanil (Malarone®)
- dihydroartémisinine + pipéraquine (Eurartesim®)
- quinine + doxycycline
- quinine + clindamycine (chez les femmes enceintes et les enfants)
Hospitalisation uniquement nécessaire dans les cas les plus graves
La sévère malaria à P. falciparum est presque toujours mortelle sans traitement. Voilà pourquoi une intervention s’impose dans les 24 à 48 heures. Une hospitalisation est dans ce cas inévitable. Le patient sera traité pendant au moins 24 heures par l’administration intraveineuse ou intramusculaire d’artésunate jusqu’à ce qu’une administration orale soit à nouveau possible, cette dernière devant ensuite être suivie pendant trois jours. En Belgique, cela n'est possible que dans des centres spécialisés.Comment prévenir la malaria?
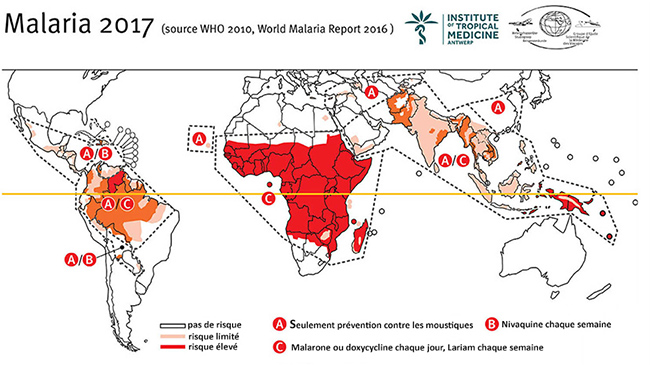
L’illustration ci-dessous cartographie le risque de malaria. L’Organisation Mondiale de la Santé (OMS) veille au grain et publie si nécessaire une nouvelle estimation du danger. Autre bonne source de qualité : le site de l’Institut de Médecine Tropicale, où vous pouvez rechercher les risques éventuels pour la santé spécifiquement liés à votre destination de voyage.
La meilleure protection contre la malaria consiste à éviter les piqûres de moustiques. Pour cela, vous pouvez adopter quelques mesures simples.
- Utilisez des répulsifs à insectes à base de DEET (entre 20 et 50 %), comme MoustiMug®, Z-stop®, Anti-M®, OTC-repellent®, Mouskito® ou Care Plus® Deet. Pour les enfants et les femmes enceintes, des concentrations entre 20 et 30 % sont conseillées. N'oubliez pas d'en répéter l’application toutes les six à huit heures.
- Évitez les activités de plein air entre la tombée du jour et l’aube, période d’activité des moustiques. Le soir, portez de chaussures fermées et des vêtements de couleur claire à manches et jambes longues.
- Fermez correctement les chambres au niveau des fenêtres, des portes et des orifices d’aération. Dormez sous un filet moustiquaire sans trous, de préférence imprégné de répulsif comme de la perméthrine ou de la deltaméthrine.
- Dans les zones à risque, il peut en outre être utile de prendre des médicaments préventifs (chimioprophylaxie). En fonction du type de médicament, ceux-ci être pris avant, pendant et après le voyage. De tels médicaments ne constituent pas une garantie absolue, mais diminuent néanmoins sensiblement le risque (plus de 95 %). Toutefois, il convient de peser les avantages et les inconvénients, étant donné que certains médicaments peuvent entraîner des effets secondaires ennuyeux.
Comprimés anti-malaria
Le type de chimioprophylaxie dépend de votre destination. Certains parasites sont en effet déjà résistants à certains médicaments, et la résistance du P. falciparum, la variante la plus grave, est particulièrement en augmentation.
- Une prophylaxie basée uniquement sur la chloroquine (Nivaquine) est recommandée (par l’OMS) seulement dans la zone B. Ce produit n’est plus commercialisé en Belgique, mais il peut être remplacé par le Plaquenil (sulfate d’hydroxychloroquine). Ce médicament doit être pris chaque semaine: 1 semaine avant le départ, et jusque 4 à 8 semaines après avoir quitté la zone à risque.
- Mefloquine (Lariam®) doit en principe être pris deux à trois semaines avant le départ si l'on prend ce médicament pour la première fois. Trois-quarts des effets secondaires se présentent en effet lors de l’ingestion des trois premiers comprimés (et plus de 90 % au cours des cinq premières semaines). Ce médicament ne doit être ingéré qu’une fois par semaine, mais le traitement doit être prolongé jusqu’à quatre semaines après le retour.
- Atovaquone/Proguanil - (Malarone®) est parfois conseillé pour de plus courts déplacements, mais peut assurément aussi convenir pour les voyages de plus longue durée. Ce médicament a parfois été évité en raison de son prix élevé, même s’il a récemment fait l’objet d’une importante diminution tarifaire en raison des médicaments génériques présents sur le marché. Le médicament doit être pris tous les jours, de la veille du départ jusqu’à une semaine après le retour. Il s'agit de celui provoquant le moins d’effets secondaires.
- Doxycycline présente certes une activité plus élevée, mais il n’est pas toujours aussi efficace car il doit être pris tous les jours jusqu’à quatre semaines après le retour, et les voyageurs l’oublient souvent ou en ont assez de le prendre. Parmi les effets secondaires, épinglons entre autres la photosensibilisation (les personnes sensibles doivent éviter une exposition prolongée au soleil et utiliser une crème solaire à haut indice de protection), les infections à candida (principalement la vaginite, mais parfois aussi l’œsophagite), les troubles intestinaux et la diarrhée.
Traitement d’urgence
Dans de nombreuses régions d’Asie et d’Amérique du Sud, l’on peut décider de commun accord avec un médecin de ne pas avoir recours à la chimioprophylaxie. Au préalable, le risque de malaria est pour ce faire soigneusement évalué avant le voyage. En outre, les voyageurs sont tenus de prendre des mesures strictes contre les piqûres de moustiques et d’emporter un traitement contre la malaria (Atovaquone/Proguanil®). Contrairement aux autres médicaments anti-malaria, celui-ci est bel et bien actif pendant la phase d’incubation.Parfois à éviter
Pour plusieurs médicaments anti-malaria, un doute plane quant à leur sécurité en cas d’utilisation pendant la grossesse. Mieux vaut éviter d'être enceinte dans le cadre d’une utilisation préventive de certains médicaments. Parmi les autres conditions pouvant interférer avec la prophylaxie contre la malaria, épinglons l’épilepsie, certaines arythmies cardiaques, la dépression ou d’autres troubles psychiques, certaines allergies (quinine, quinidine, méfloquine), les dysfonctionnements hépatiques graves, les interactions médicamenteuses, etc.Vers le haut de la page
Quel est le risque d'épidémie de la malaria?
Comment pouvez-vous contracter la malaria ou une autre maladie infectieuse tropicale (comme la dengue, le Zika ou le chikungunya par exemple)? Nous partons souvent du principe qu’il faut pour cela se rendre dans les régions tropicales. Mais en raison de la mondialisation, de l’augmentation du trafic international et du tourisme, les maladies tropicales font parfois leur apparition en Europe. En outre, en raison du changement climatique, les moustiques tropicaux parviennent de mieux en mieux à se développer et à survivre dans un climat tempéré. Nos contrées conviennent dès lors de mieux en mieux à ces vecteur de maladies. Ces dernières années, plusieurs épidémies locales de certaines maladies tropicales ont ainsi été constatées en Europe méridionale.
Plusieurs facteurs jouent un rôle
Devons-nous craindre pour autant que les moustiques responsables de la propagation de ces maladies s’installent de plus en plus dans nos contrées? Devons-nous nous attendre sous peu à une épidémie massive d’un virus tropical? Non, rien n’est moins sûr. Rien que la complexité avec laquelle les maladies infectieuses tropicales voient le jour, fait qu'il est extrêmement délicat de faire des prévisions. La transmission et la propagation à grande échelle d’une maladie à un moment donné sont influencées par toute une série de facteurs biologiques indissociablement liés: les chances de survie des moustiques, la taille de la population et l’efficacité avec laquelle un moustique peut contaminer l’homme. En outre, la qualité et l’efficacité des soins de santé et les efforts des pouvoirs publics sur le plan de la prévention, de la sensibilisation et de la recherche ont également un impact important. De ce point de vue, notre pays semble suffisamment préparé.
L’évolution de la malaria prouve bien que les prévisions s’avèrent très difficiles. Voici plusieurs décennies, certaines sources estimaient que certaines régions allaient connaître de plus en plus de cas de cette maladie, mais cette prévision s’avère aujourd’hui dépassée: la maladie est en bonne partie contrôlée grâce à la croissance économique, à la prévention et aux nouveaux traitements.
Un mot d’ordre: la vigilance
Une épidémie majeure d’un virus tropical ne semble donc pas pour demain. Pour l’instant, les travaux de recherche et de sensibilisation sont suffisants, et notre société semble suffisamment armée pour venir à bout correctement et rapidement du sursaut éventuel d’un virus tropical. Quoi qu’il en soit, la vigilance est de mise, surtout si vous voyagez beaucoup (vers des destinations lointaines).
Vers le haut de la pageLa malaria est une maladie infectieuse, causée par un parasite de type Plasmodium, propagée par la piqûre d’un moustique anophèle (seules les femelles piquent). Après contamination, le parasite se multiplie dans le foie, pour ensuite infecter les globules rouges. La malaria est la première cause de mortalité infectieuse chez les voyageurs tropicaux. Tous ces cas de mortalité pourraient pourtant être évités moyennant une bonne préparation au voyage.
Le moustique anophèle pique uniquement entre la tombée du jour et l’aube. Il est plutôt petit et n'émet pratiquement aucun bourdonnement. Cinq espèces de plasmodium peuvent infecter l’homme: le P. falciparum, le P. vivax, le P. ovale, le P. knowlesi et le P. malariae. Le Plasmodium falciparum est non seulement le plus dangereux mais aussi le plus répandu. Le P. vivax est principalement présent hors Afrique et responsable de 9 % des cas d'une malaria dont l'évolution est normalement moins grave.Parfois, la malaria n’est pas détectée à temps parce que les symptômes apparemment anodins sont trop souvent décrits comme une "petite grippe". Un traitement rapide est toutefois crucial pour une issue positive. En cas de fièvre (dès 38 °C sous les aisselles pendant plus de 24 heures, que ce soit de façon permanente ou avec des variations) durant un séjour dans une région à risque ou au cours des trois mois qui suivent, l’éventualité de la malaria doit toujours être envisagée.
Un diagnostic rapide est vital
Le temps d’incubation, soit le temps séparant une piqûre contaminée du déclenchement de la maladie, varie entre dix jours et quatre semaines, avec de très rares exceptions pouvant atteindre plusieurs mois. La malaria se caractérise par des poussées de fièvre, pouvant ressembler au début à une grippe ordinaire. Les autres symptômes tels que les maux de tête, la fatigue, l’apathie, les désagréments abdominaux et les douleurs musculaires et articulaires peuvent eux aussi faire penser à la grippe. Comme la personne ne se sent pas vraiment malade au cours des premiers jours, elle court le risque du 'patient's delay', elle risque donc d’attendre trop longtemps avant de consulter un médecin. L’état du patient se détériore ensuite à vue d’œil. Présentant, vomissements, amaigrissement, tremblements et transpiration abondante.
Un tel accès de malaria peut connaître une issue fatale en quelques jours seulement en l’absence d’un traitement correct initié à temps. La circulation vers les organes vitaux est en effet perturbée. La malaria sévère, pouvant se développer en quelques jours voire quelques heures, peut se traduire par un coma, une acidose métabolique (déséquilibre dans le pH), une anémie sévère, de l’hypoglycémie, une défaillance rénale aiguë et un œdème aigu au poumon.
Reconnue à temps, la malaria se traite parfaitement, sans risque de rechute. Ce n’est que dans le cas d’une contamination par le P. vivax et le P. ovale qu’une rechute est possible des semaines voire des années après la première infection parce que des parasites demeurent présents dans le foie à l’état « dormant ».
Une simple analyse sanguine peut rapidement (en moins de deux heures) permettre de déterminer s’il s’agit ou non de la malaria. Avant d’initier le traitement, on s’assurera tout d’abord de la présence de parasites. Cela peut se faire au moyen du microscope ou à défaut de ce genre de matériel de laboratoire (dans des zones reculées par exemple), au moyen d’un “test de diagnostic rapide” (RDT) particulier.
Une fois la malaria diagnostiquée, le meilleur choix consiste en un traitement combiné à base d’artémisinine, incluant au minimum deux produits contre la malaria à l’action différente. Ce traitement doit être maintenu pendant trois jours afin de contrer le développement de la résistance.
La plupart des formes de malaria sont traitées au moyen de l'une des médications suivantes :
- artemether + lumefantrine (Riamet®)
- atovaquone + proguanil (Malarone®)
- dihydroartémisinine + pipéraquine (Eurartesim®)
- quinine + doxycycline
- quinine + clindamycine (chez les femmes enceintes et les enfants)
Hospitalisation uniquement nécessaire dans les cas les plus graves
La sévère malaria à P. falciparum est presque toujours mortelle sans traitement. Voilà pourquoi une intervention s’impose dans les 24 à 48 heures. Une hospitalisation est dans ce cas inévitable. Le patient sera traité pendant au moins 24 heures par l’administration intraveineuse ou intramusculaire d’artésunate jusqu’à ce qu’une administration orale soit à nouveau possible, cette dernière devant ensuite être suivie pendant trois jours. En Belgique, cela n'est possible que dans des centres spécialisés.L’illustration ci-dessous cartographie le risque de malaria. L’Organisation Mondiale de la Santé (OMS) veille au grain et publie si nécessaire une nouvelle estimation du danger. Autre bonne source de qualité : le site de l’Institut de Médecine Tropicale, où vous pouvez rechercher les risques éventuels pour la santé spécifiquement liés à votre destination de voyage.

La meilleure protection contre la malaria consiste à éviter les piqûres de moustiques. Pour cela, vous pouvez adopter quelques mesures simples.
- Utilisez des répulsifs à insectes à base de DEET (entre 20 et 50 %), comme MoustiMug®, Z-stop®, Anti-M®, OTC-repellent®, Mouskito® ou Care Plus® Deet. Pour les enfants et les femmes enceintes, des concentrations entre 20 et 30 % sont conseillées. N'oubliez pas d'en répéter l’application toutes les six à huit heures.
- Évitez les activités de plein air entre la tombée du jour et l’aube, période d’activité des moustiques. Le soir, portez de chaussures fermées et des vêtements de couleur claire à manches et jambes longues.
- Fermez correctement les chambres au niveau des fenêtres, des portes et des orifices d’aération. Dormez sous un filet moustiquaire sans trous, de préférence imprégné de répulsif comme de la perméthrine ou de la deltaméthrine.
- Dans les zones à risque, il peut en outre être utile de prendre des médicaments préventifs (chimioprophylaxie). En fonction du type de médicament, ceux-ci être pris avant, pendant et après le voyage. De tels médicaments ne constituent pas une garantie absolue, mais diminuent néanmoins sensiblement le risque (plus de 95 %). Toutefois, il convient de peser les avantages et les inconvénients, étant donné que certains médicaments peuvent entraîner des effets secondaires ennuyeux.
Comprimés anti-malaria
Le type de chimioprophylaxie dépend de votre destination. Certains parasites sont en effet déjà résistants à certains médicaments, et la résistance du P. falciparum, la variante la plus grave, est particulièrement en augmentation.
- Une prophylaxie basée uniquement sur la chloroquine (Nivaquine) est recommandée (par l’OMS) seulement dans la zone B. Ce produit n’est plus commercialisé en Belgique, mais il peut être remplacé par le Plaquenil (sulfate d’hydroxychloroquine). Ce médicament doit être pris chaque semaine: 1 semaine avant le départ, et jusque 4 à 8 semaines après avoir quitté la zone à risque.
- Mefloquine (Lariam®) doit en principe être pris deux à trois semaines avant le départ si l'on prend ce médicament pour la première fois. Trois-quarts des effets secondaires se présentent en effet lors de l’ingestion des trois premiers comprimés (et plus de 90 % au cours des cinq premières semaines). Ce médicament ne doit être ingéré qu’une fois par semaine, mais le traitement doit être prolongé jusqu’à quatre semaines après le retour.
- Atovaquone/Proguanil - (Malarone®) est parfois conseillé pour de plus courts déplacements, mais peut assurément aussi convenir pour les voyages de plus longue durée. Ce médicament a parfois été évité en raison de son prix élevé, même s’il a récemment fait l’objet d’une importante diminution tarifaire en raison des médicaments génériques présents sur le marché. Le médicament doit être pris tous les jours, de la veille du départ jusqu’à une semaine après le retour. Il s'agit de celui provoquant le moins d’effets secondaires.
- Doxycycline présente certes une activité plus élevée, mais il n’est pas toujours aussi efficace car il doit être pris tous les jours jusqu’à quatre semaines après le retour, et les voyageurs l’oublient souvent ou en ont assez de le prendre. Parmi les effets secondaires, épinglons entre autres la photosensibilisation (les personnes sensibles doivent éviter une exposition prolongée au soleil et utiliser une crème solaire à haut indice de protection), les infections à candida (principalement la vaginite, mais parfois aussi l’œsophagite), les troubles intestinaux et la diarrhée.
Traitement d’urgence
Dans de nombreuses régions d’Asie et d’Amérique du Sud, l’on peut décider de commun accord avec un médecin de ne pas avoir recours à la chimioprophylaxie. Au préalable, le risque de malaria est pour ce faire soigneusement évalué avant le voyage. En outre, les voyageurs sont tenus de prendre des mesures strictes contre les piqûres de moustiques et d’emporter un traitement contre la malaria (Atovaquone/Proguanil®). Contrairement aux autres médicaments anti-malaria, celui-ci est bel et bien actif pendant la phase d’incubation.Parfois à éviter
Pour plusieurs médicaments anti-malaria, un doute plane quant à leur sécurité en cas d’utilisation pendant la grossesse. Mieux vaut éviter d'être enceinte dans le cadre d’une utilisation préventive de certains médicaments. Parmi les autres conditions pouvant interférer avec la prophylaxie contre la malaria, épinglons l’épilepsie, certaines arythmies cardiaques, la dépression ou d’autres troubles psychiques, certaines allergies (quinine, quinidine, méfloquine), les dysfonctionnements hépatiques graves, les interactions médicamenteuses, etc.Comment pouvez-vous contracter la malaria ou une autre maladie infectieuse tropicale (comme la dengue, le Zika ou le chikungunya par exemple)? Nous partons souvent du principe qu’il faut pour cela se rendre dans les régions tropicales. Mais en raison de la mondialisation, de l’augmentation du trafic international et du tourisme, les maladies tropicales font parfois leur apparition en Europe. En outre, en raison du changement climatique, les moustiques tropicaux parviennent de mieux en mieux à se développer et à survivre dans un climat tempéré. Nos contrées conviennent dès lors de mieux en mieux à ces vecteur de maladies. Ces dernières années, plusieurs épidémies locales de certaines maladies tropicales ont ainsi été constatées en Europe méridionale.
Plusieurs facteurs jouent un rôle
Devons-nous craindre pour autant que les moustiques responsables de la propagation de ces maladies s’installent de plus en plus dans nos contrées? Devons-nous nous attendre sous peu à une épidémie massive d’un virus tropical? Non, rien n’est moins sûr. Rien que la complexité avec laquelle les maladies infectieuses tropicales voient le jour, fait qu'il est extrêmement délicat de faire des prévisions. La transmission et la propagation à grande échelle d’une maladie à un moment donné sont influencées par toute une série de facteurs biologiques indissociablement liés: les chances de survie des moustiques, la taille de la population et l’efficacité avec laquelle un moustique peut contaminer l’homme. En outre, la qualité et l’efficacité des soins de santé et les efforts des pouvoirs publics sur le plan de la prévention, de la sensibilisation et de la recherche ont également un impact important. De ce point de vue, notre pays semble suffisamment préparé.
L’évolution de la malaria prouve bien que les prévisions s’avèrent très difficiles. Voici plusieurs décennies, certaines sources estimaient que certaines régions allaient connaître de plus en plus de cas de cette maladie, mais cette prévision s’avère aujourd’hui dépassée: la maladie est en bonne partie contrôlée grâce à la croissance économique, à la prévention et aux nouveaux traitements.
Un mot d’ordre: la vigilance
Une épidémie majeure d’un virus tropical ne semble donc pas pour demain. Pour l’instant, les travaux de recherche et de sensibilisation sont suffisants, et notre société semble suffisamment armée pour venir à bout correctement et rapidement du sursaut éventuel d’un virus tropical. Quoi qu’il en soit, la vigilance est de mise, surtout si vous voyagez beaucoup (vers des destinations lointaines).


