Fibrillation auriculaire : symptôme, traitement, prévention...


La fibrillation auriculaire est une sorte de trouble du rythme cardiaque se manifestant principalement chez les seniors. Le principal danger de cette affection est l’apparition d’un caillot, pouvant entraîner un accident vasculaire cérébral grave.
Normalement, le cœur bat à un rythme régulier, à raison de 60 à 90 pulsations la minute au repos. A l’effort, il bat plus vite. Néanmoins, le rythme cardiaque naturel peut parfois être perturbé. Les causes peuvent être variées. A partir d’un certain âge, il est ainsi question de fibrillation auriculaire. Dans le cas de cette affection, le cœur bat de façon irrégulière et généralement plus rapidement, bien souvent à raison de plus de 100 pulsations par minute (voire jusqu’à 175), sans même que l’on ne produise le moindre effort.
La fibrillation auriculaire peut passer inaperçue pendant tout un temps, et n’être découverte que par hasard lors d’un examen de routine. En effet, les symptômes ne sont pas toujours faciles à percevoir. Si la fréquence cardiaque de la personne est assez lente surtout, le trouble peut être présent depuis longtemps sans que la personne en question n’en ait conscience.
Parfois, certaines personnes remarquent une anomalie, laquelle est clairement perceptible lorsque le cœur bat rapidement ou de manière irrégulière. Ces personnes peuvent se sentir plus rapidement fatiguées ou hors d’haleine lors d’un effort physique. Elles peuvent également souffrir de vertiges, éprouver une sensation désagréable dans la poitrine ou être victimes d’étourdissements. Certaines vont même jusqu’à s’évanouir.
La fibrillation auriculaire va souvent de pair avec d’autres affections cardiovasculaires survenant principalement à un âge plus avancé, comme l’artériosclérose des coronaires ou l’infarctus. Les patients ayant subi une opération cardiaque ou pulmonaire aussi y sont plus enclins. Par ailleurs, une tension artérielle trop élevée et une hyperthyroïdie peuvent aussi perturber le rythme cardiaque. Dans certains cas, on note une prédisposition familiale à la maladie. Enfin, les personnes qui boivent ou fument beaucoup, les consommateurs de substances stimulantes et les personnes souffrant d’obésité doivent rester sur leurs gardes.
Dans bien des cas, la fibrillation auriculaire est inoffensive. Toutefois, le risque majeur lié à la fibrillation auriculaire est l’apparition d’un caillot. Le sang présent dans les oreillettes ne s’évacue pas correctement, de sorte qu’il a tendance à y stagner. Cela favorise la coagulation du sang, et donc la formation de caillots. Si un caillot de sang se forme ainsi et s’il parvient à gagner le cerveau par les artères, cela entraîne un risque d’accident vasculaire cérébral, pouvant être lourd de conséquences.
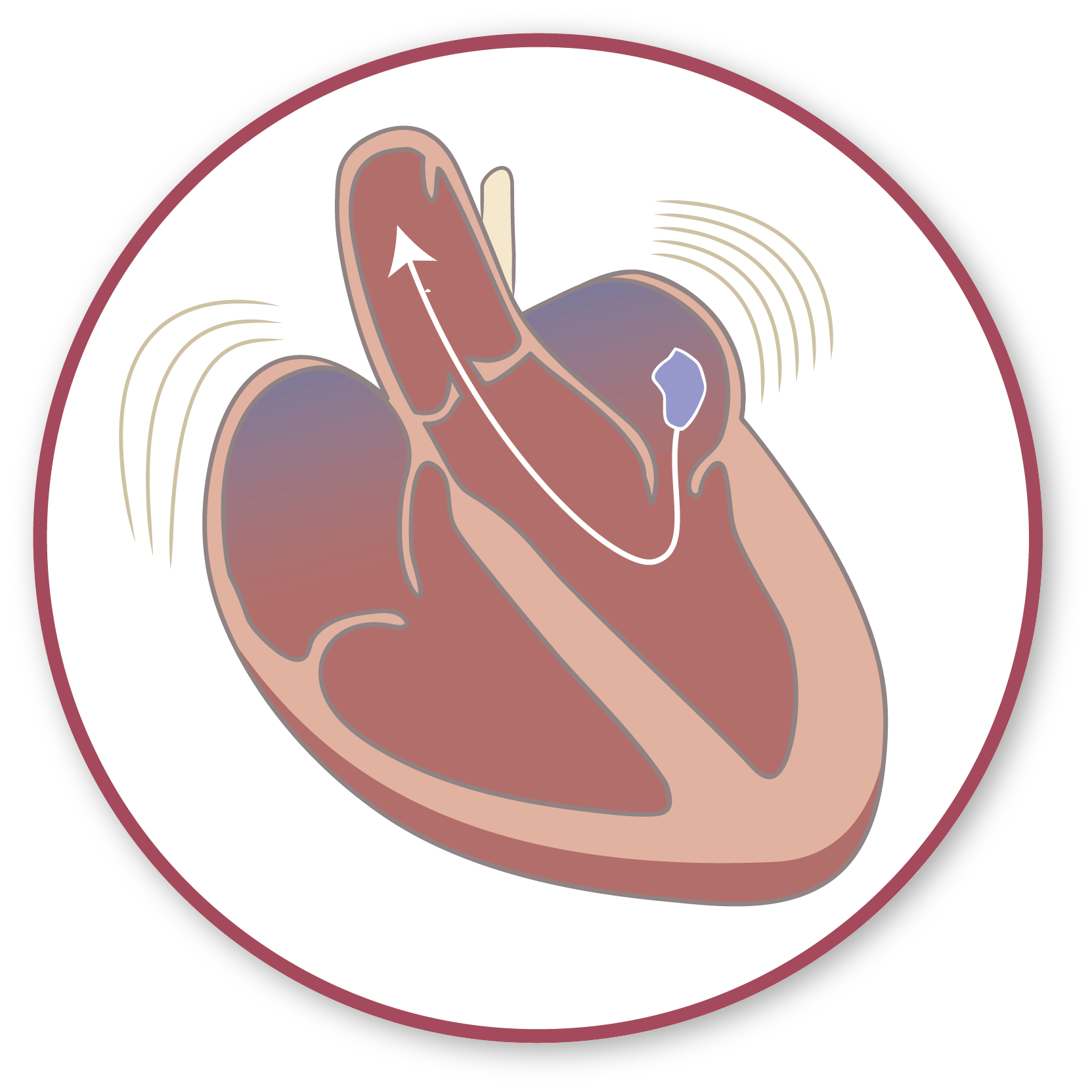
Le pompage défectueux ne parvient plus à expulser le sang
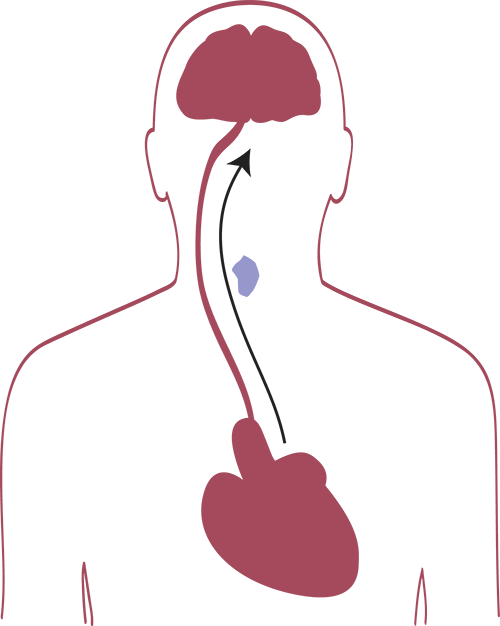
Un caillot se forme dans le sang et arrive au cerveau via les artères.
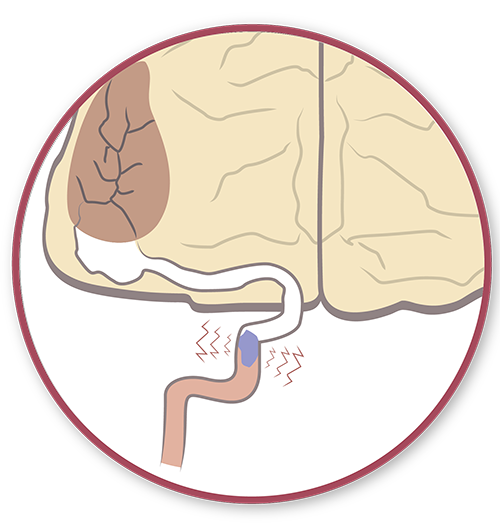
L'afflux d'oxygène au cerveau est bloqué
Normalement, le cœur bat à un rythme régulier, à raison de 60 à 90 pulsations la minute au repos. A l’effort, il bat plus vite. Néanmoins, le rythme cardiaque naturel peut parfois être perturbé. Les causes peuvent être variées. A partir d’un certain âge, il est ainsi question de fibrillation auriculaire. Dans le cas de cette affection, le cœur bat de façon irrégulière et généralement plus rapidement, bien souvent à raison de plus de 100 pulsations par minute (voire jusqu’à 175), sans même que l’on ne produise le moindre effort.
La fibrillation auriculaire peut passer inaperçue pendant tout un temps, et n’être découverte que par hasard lors d’un examen de routine. En effet, les symptômes ne sont pas toujours faciles à percevoir. Si la fréquence cardiaque de la personne est assez lente surtout, le trouble peut être présent depuis longtemps sans que la personne en question n’en ait conscience.
Parfois, certaines personnes remarquent une anomalie, laquelle est clairement perceptible lorsque le cœur bat rapidement ou de manière irrégulière. Ces personnes peuvent se sentir plus rapidement fatiguées ou hors d’haleine lors d’un effort physique. Elles peuvent également souffrir de vertiges, éprouver une sensation désagréable dans la poitrine ou être victimes d’étourdissements. Certaines vont même jusqu’à s’évanouir.
La fibrillation auriculaire va souvent de pair avec d’autres affections cardiovasculaires survenant principalement à un âge plus avancé, comme l’artériosclérose des coronaires ou l’infarctus. Les patients ayant subi une opération cardiaque ou pulmonaire aussi y sont plus enclins. Par ailleurs, une tension artérielle trop élevée et une hyperthyroïdie peuvent aussi perturber le rythme cardiaque. Dans certains cas, on note une prédisposition familiale à la maladie. Enfin, les personnes qui boivent ou fument beaucoup, les consommateurs de substances stimulantes et les personnes souffrant d’obésité doivent rester sur leurs gardes.
Dans bien des cas, la fibrillation auriculaire est inoffensive. Toutefois, le risque majeur lié à la fibrillation auriculaire est l’apparition d’un caillot. Le sang présent dans les oreillettes ne s’évacue pas correctement, de sorte qu’il a tendance à y stagner. Cela favorise la coagulation du sang, et donc la formation de caillots. Si un caillot de sang se forme ainsi et s’il parvient à gagner le cerveau par les artères, cela entraîne un risque d’accident vasculaire cérébral, pouvant être lourd de conséquences.

Le pompage défectueux ne parvient plus à expulser le sang

Un caillot se forme dans le sang et arrive au cerveau via les artères.

L'afflux d'oxygène au cerveau est bloqué
Les symptômes possibles de la fibrillation auriculaire sont:
- Vous sentez que votre cœur bat de manière irrégulière ou plus vite. Cela peut aller de pair avec des sensations d’agitation et parfois d’anxiété.
- Vous êtes plus vite fatigué ou hors d’haleine, ex. en cas d’effort physique.
- Vous êtes pris de vertiges et d’étourdissements.
Chez certaines personnes, la fibrillation auriculaire passe totalement inaperçue.
Lorsque vous vous rendez chez le médecin avec des signes de fibrillation auriculaire, il vous fera passer un examen en plusieurs phases.
Tout d’abord, votre médecin examinera vos antécédents médicaux, afin de déceler les symptômes ou les facteurs de risque laissant suspecter une arythmie cardiaque.
Vous passerez ensuite un examen médical, durant lequel on mesure votre taille, votre poids et votre tension artérielle. Une prise de sang permet de déterminer le taux de coagulation, mais aussi de vérifier si vous ne souffrez pas d’anémie et de contrôler le fonctionnement de votre thyroïde et de votre foie.
Si votre médecin suspecte une arythmie, le diagnostic doit être confirmé au moyen d’un électrocardiogramme (ECG), qui mesure les stimuli électriques de votre cœur. Pour ce faire, on vous applique des électrodes sur le torse et le vente.
Si nécessaire, votre activité cardiaque peut également être mesurée pendant 24 heures, à l’aide d’un ECG portable (Holter). L’appareil est porté à la taille et le parient peut ainsi continuer à exercer ses activités habituelles.
Dans certains cas, par exemple si l’on suspecte une défaillance de la valvule cardiaque ou un infarctus du myocarde, il peut être utile de réaliser une échographie. Les ondes sonores utilisées permettent de confirmer une éventuelle maladie cardiaque.
Le traitement optimal est fonction de différents facteurs: le type de fibrillation, la nature des troubles, l’existence ou non d’une cause sous-jacente curable, l’âge etc.
Contrôle du rythme ou de la fréquence
Dans certains cas, on tente de normaliser l’arythmie cardiaque. Cela s’appelle le contrôle du rythme. Mais bien souvent, la diminution du rythme des pulsations cardiaques suffit à juguler le problème. Nous parlons alors de contrôle de la fréquence. Quand le cœur bat beaucoup trop vite, il est impératif de veiller à ce que cela ne dure pas des semaines, voire des mois. Il est important de ralentir le rythme cardiaque, plutôt que de le ramener immédiatement à un rythme parfaitement régulier. En effet, le rythme cardiaque en soi n’a aucune incidence sur l’espérance de vie, mais si le cœur bat longtemps trop vite, il finit par moins bien fonctionner.
Des anticoagulants contre l’AVC
Si votre médecin constate que vous risquez réellement la formation de caillots et donc un AVC (la probabilité est plus élevée chez les femmes que chez les hommes, les personnes souffrant d’hypertension, de diabète et les personnes ayant déjà subi un mini-avc ou un mini-infarctus), il ne suffit plus de ralentir ou de réguler le rythme cardiaque. Vous devez alors prendre des anticoagulants pour prévenir ces caillots.
Les plus connus – et les plus utilisés – d’entre eux sont les antagonistes de la vitamine K (AVK), ou coumarines, la warfarine étant l’exemple le plus courant. C’est le principe actif pour lequel il existe le plus grand nombre d’études attestant son efficacité.
Toutefois, tout le monde ne se voit pas prescrire des anticoagulants. Il faut au préalable déterminer le risque précis d’hémorragie cérébrale et définir si les avantages éventuels pour un patient spécifique contrebalancent les inconvénients et les effets secondaires potentiels du traitement.
Le problème majeur des AVK est lié au fait que le traitement varie selon l’individu. La dose ingérable diffère d’une personne à l’autre et dépend d’une multitude de facteurs. Il est toutefois crucial qu’elle soit parfaitement adaptée au patient. Trop faible, elle n’évitera pas la coagulation du sang; trop élevée, le patient risque l’hémorragie qui, si elle survient au niveau du cerveau, constitue un danger bien plus grave encore.
Autre problème: la dose appropriée n’est jamais déterminée. Un patient doit donc constamment mesurer le taux de coagulation de son sang, le plus souvent une fois par mois. En effet, l’action des antagonistes de la vitamine K peut être influencée par une multitude de paramètres. Si la vitesse de coagulation n’est plus optimale, la dose doit à nouveau être adaptée, à moins que l’on ne remédie à la cause du changement.
Depuis peu, d’autres anticoagulants, les NOAC, ont été lancés sur le marché. Ceux-ci n’auraient pas ces inconvénients: rivaroxaban, apibaxan, dabigatran ... Le principal avantage est que ces médicaments ne nécessitent plus en principe les prises de sang à répétition pour contrôler la vitesse de coagulation. Mais à l’instar de tout médicament, ils ont également leurs inconvénients et risques spécifiques. Ce n’est donc pas demain qu’ils feront disparaître les AVK traditionnels.
Les arythmies cardiaques vont souvent de pair avec les maladies cardiovasculaires, qui à leur tour peuvent être la conséquence d’un mode de vie peu sain. En portant une attention particulière au mode de vie, vous limitez donc les risques. Les causes possibles des maladies cardiovasculaires sont entre autres un excès de stress, la cigarette, l’obésité, le manque d’activité physique… Quoi qu’il en soit, vous êtes davantage enclin aux maladies cardiovasculaires lorsque vous buvez de manière excessive, fumez ou consommez d’autres substances stimulantes ainsi que lorsque vous souffrez d’obésité. Une alimentation saine et un mode de vie sain sont donc la clé. Même s’il est question dans certains cas de prédispositions familiales pour cette maladie.


