Insomnie : symptômes, causes et que faire pour mieux dormir

Vous avez systématiquement du mal à trouver le sommeil ? Vous avez l'impression que vos nuits ne sont pas réparatrices et vous êtes souvent fatigué en journée ? Ne vous jetez pas trop vite sur les somnifères, les calmants, ni même les compléments alimentaires. Des alternatives simples, plus saines, existent.

L'importance d’un sommeil de qualité
Le sommeil est une forme de repos plus profonde, qui suit spontanément une phase de relaxation et de détente. Il est essentiel à la récupération tant physique que mentale. Il influence de nombreux processus physiologiques, comme la température du corps, les rythmes cardiaque et respiratoire, la pression sanguine, la tension musculaire, la sécrétion d'hormones, le niveau d'énergie et le système immunitaire.
Pourtant, un Belge sur trois ne bénéficie pas toujours d'un sommeil optimal. Certes, tout le monde peut parfois éprouver des difficultés à s'endormir ou avoir l'impression d'avoir mal dormi, mais on ne parle de « troubles du sommeil » que si l'on dort mal depuis vraiment longtemps et si l'on ressent également un inconfort en journée (fatigue, problèmes de concentration ou de mémoire, irritabilité et sautes d'humeur, baisse des performances au travail ou aux études, dépression).
C’est quoi une insomnie ?
On parle d'insomnie en cas de troubles de la durée et/ou de la qualité du sommeil, troubles qui ont des répercussions négatives sur le fonctionnement de la personne de la journée. Un déficit chronique de sommeil ou des nuits perturbées finit par être préjudiciable à la santé physique et psychologique. On parle d’insomnies lorsque vous avez, au moins trois jours par semaine :
- vous avez l’impression d’avoir du mal à vous endormir, vous vous retournez et restez éveillé pendant plus de 30 minutes avant de dormir ;
- vous vous réveillez plusieurs fois pendant la nuit et avez ensuite du mal à vous rendormir ;
- vous vous réveillez plus tôt que prévu le matin ;
- vous souffrez d'une mauvaise qualité de sommeil.
La plupart des gens qui souffrent d'insomnie ont des difficultés à s'endormir. D'autres s'endorment sans trop de mal, mais se réveillent plusieurs fois pendant la nuit et ont beaucoup de difficulté à se rendormir ou, encore, se réveillent (trop) tôt le matin.
L'insomnie touche-t-elle davantage certaines personnes ? Elle est plus fréquente chez les femmes et plus susceptible d'apparaître avec l'âge. Mais les enfants et les ados peuvent également en souffrir.

Quels sont les 3 types d'insomnie ?
On distingue différents types d'insomnie en fonction de leur durée :
- L'insomnie aiguë. Cette forme d'insomnie disparaît généralement d'elle-même. Elle survient souvent comme une réaction temporaire au stress ou à un changement dans votre vie (vos études, votre profession, votre relation, votre famille, votre santé, votre situation financière, etc.). Des troubles physiques tels que douleurs, démangeaisons, oppression thoracique, toux, besoin d'uriner la nuit, remontées acides, palpitations cardiaques, sueurs nocturnes (bouffées de chaleur), crampes dans les mollets ou jambes sans repos peuvent également être à l'origine de ce problème, tout comme des troubles psychologiques tels que l'anxiété ou la dépression. Ce type d'insomnie disparaît généralement spontanément après quelques semaines. Il suffit d'être patient et de revoir votre hygiène et vos habitudes de sommeil. Si le problème vous gêne trop, vous pouvez toujours consulter votre médecin traitant.
- L'insomnie subaiguë. Les insomnies de ce type peuvent se prolonger plus longtemps (4 à 12 semaines environ).
- L'insomnie chronique, c'est-à-dire quand vos problèmes d’insomnie se prolongent (plus de 12 semaines), on parle alors d’insomnie chronique. On estime que 10 % de la population adulte souffre d'une forme chronique d'insomnie.
Les insomnies peuvent également être catégorisées selon leur cause :
- l'insomnie primaire, pour laquelle il n’y a pas de cause sous-jacente claire. Dans ce cas de figure, votre médecin traitant peut vous renvoyer vers un centre spécialisé afin d'y effectuer un examen du sommeil pour évaluer vos habitudes et vos troubles du sommeil.
- l'insomnie secondaire, qui est liée à une cause sous-jacente telle qu'un trouble psychologique (psychose, dépression, anxiété), un autre trouble du sommeil (parasomnie, apnée du sommeil, narcolepsie, etc.), à la prise de médicaments ou de stimulants (thé, café, alcool, nicotine ou drogue). Selon la cause identifiée, votre médecin pourra vous proposer un traitement ou vous orienter vers un accompagnement professionnel adapté.
Quelles sont les causes d’une insomnie ?
Les causes potentielles d'une insomnie peuvent être nombreuses :
- de mauvaises habitudes de sommeil ;
- du stress, des soucis ;
- des douleurs physiques ;
- une hypertension artérielle ;
- une grossesse ;
- le vieillissement ;
- une température ambiante trop élevée dans la chambre ;
- avoir l'estomac plein ou, au contraire, vide peuvent perturber l'endormissement ;
- les boissons contenant de la caféine (café, thé, boissons énergisantes) et de l'alcool perturbent la structure du sommeil.
Les bruits ambiants ou un partenaire qui souffre lui-même de troubles du sommeil (apnée du sommeil) sont également sources de sommeil perturbé et ce, même si on ne se réveille pas complètement. À l'inverse, avoir une activité physique régulière a un effet bénéfique car cette habitude prolonge la phase de sommeil dit "profond".
Quels sont les symptômes d’une insomnie ?
On parle "d'insomnie" lorsqu'on connaît au moins trois jours par semaine de sommeil perturbé. On peut avoir des difficultés à s'endormir (il faut plus de 30 minutes avant d'arriver à s'endormir), se réveiller plusieurs fois pendant la nuit et avoir du mal à se rendormir (réveils fréquents), et/ou se réveiller plus tôt que prévu le matin (réveil précoce).Autre symptôme révélateur, le fait de ne pas se sentir assez reposé pour fonctionner correctement en journée. On se sent irritable, tendu, somnolent et fatigué; on a des difficultés à se concentrer ou à être performant au travail ou à l'école. On peut également souffrir de problèmes de mémoire, de changements brusques d'humeur ou encore se sentir abattu, voire carrément déprimé. Il est parfois difficile de se rendre compte que ces différents symptômes sont en réalité le résultat d'une piètre qualité du sommeil.

De mauvaises nuits peuvent avoir de sérieuses répercussions en journée
Quand faut-il consulter si vous avez souvent des insomnies ?
Mieux vaut ne pas trop traîner avant d'essayer de régler un souci de trouble du sommeil. Quelques conseils simples, assortis d'une meilleure hygiène de vie, peuvent déjà aider pour commencer. Si ça ne fonctionne pas, consultez votre médecin. Il peut vous aider à rechercher l'éventuelle cause sous-jacente et vous proposer une solution appropriée. Prenez rendez-vous chez votre médecin si :
- vous dormez mal plusieurs nuits par semaine ;
- vous ne vous sentez jamais reposé le matin ;
- vous vous sentez fatigué tout le temps pendant la journée ;
- vous ne parvenez plus à accomplir vos tâches quotidiennes normalement ;
- vous êtes facilement irritable ;
- vous vous sentez apathique.
Avant de vous rendre chez le médecin, faites un petit topo sur sur vos habitudes de sommeil. Notez-les, ainsi que vos habitudes en journée, et faites-vous ainsi un petit carnet de bord/agenda avec le déroulé de vos jours et de vos nuits (pendant environ deux semaines) : heure où vous vous glissez sous la couette, heures de vos réveils, notez aussi si vous avez sommeil en journée, ce que vous avez fait en termes d'activités, ce que vous avez mangé/bu (alcool, caféine) et quand, etc.
Cet outil sera aussi utile au médecin, les causes possibles de vos insomnies et la gravité de vos plaintes lui apparaîtront ainsi immédiatement.
Qu'est-ce qu'une polysomnographie ?
Si vous avez des problèmes de sommeil depuis longtemps et que ni les examens médicaux ni les conseils n'ont donné de résultats, une polysomnographie est peut-être indiquée. Cet examen du sommeil se fait généralement sur recommandation du médecin généraliste, dans un hôpital ou un centre spécialisé.
Ce test consiste à enregistrer différents facteurs physiologiques pendant le sommeil, au cours d'une ou plusieurs nuits, à l'aide d'instruments spéciaux :
- activité cérébrale ;
- rythme cardiaque ;
- respiration ;
- mouvements oculaires ;
- activité musculaire ;
- saturation en oxygène dans le sang ;
- position de sommeil.
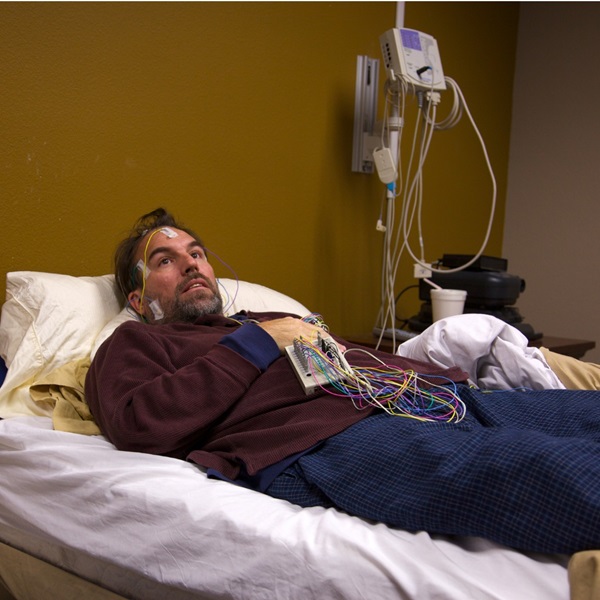
La polysomnographie analyse différents facteurs physiologiques
Les résultats permettent de détecter un certain nombre de troubles spécifiques à l'origine des insomnies comme, par exemple, le syndrome des jambes sans repos ou l'apnée du sommeil. Un rendez-vous est généralement fixé quelque temps après l'examen pour discuter du diagnostic et des options de traitement avec le médecin traitant.
Nos conseils pour mieux dormir en cas d'insomnie
Quelques conseils simples et la mise en place d'une bonne hygiène de sommeil suffisent bien souvent à retrouver le chemin des bras de Morphée. Inutile de mettre en place des mesures insurmontables. Essayez donc ceci :
- Faites régulièrement une activité physique, même douce. Bouger 3 à 5 fois par semaine, pendant 15 minutes à 1 heure, peut déjà faire la différence. C'est aussi tout bénéfice pour la pression artérielle et pour diminuer le niveau de stress. Evitez toutefois le sport intense trop près de votre heure de coucher car vous risquez de ne pas savoir vous endormir.
- Évitez les siestes l'après-midi. Si vous en avez vraiment besoin, assurez-vous que cette sieste ne dure pas plus de 30 minutes pour éviter de tomber dans un sommeil profond et de vous réveiller la tête dans le brouillard. Ne dormez pas après 15 heures, au risque d'empiéter sur votre rythme de sommeil normal le soir.
- Ne mangez pas de repas lourds le soir, mais n'allez pas non plus vous coucher l'estomac vide.
- Évitez le tabac, l'alcool et les boissons caféinées avant le coucher.
- Essayez de vous détendre et de vous relaxer le soir avant d'aller vous coucher. Ne postposez pas le coucher quand vous ressentez l'envie de dormir.
- Faites de votre chambre à coucher un véritable lieu de repos, et non un second living ou, pire encore, un bureau. Evitez la TV et tout autre appareil à écran (tablette, smartphone) qui maintiennent le cerveau en éveil et actif à des tâches autres que l'endormissement. Veillez à ce que la pièce soit bien ventilée, suffisamment sombre et calme
- Retournez votre réveil : voir l'heure quand on ne sait pas dormir ne fait souvent qu'augmenter le stress et l'agitation.
- Ne restez pas éveillé à vous retourner dans votre lit si vous n'arrivez pas à dormir. Levez-vous et faites quelque chose de relaxant/monotone, voire carrément ennuyeux, jusqu'à ce que le sommeil se fasse à nouveau sentir.
- Essayez de vous coucher et de vous lever à la même heure tous les jours, même le week-end ou les jours de congé.

Si ces conseils ne permettent pas de régler le problème, parlez-en à votre médecin qui en cherchera les causes avec vous et vous proposera des solutions adaptées à votre cas.
Quels sont les traitements possibles si vous souffrez d’insomnies?
Si les conseils prodigués ci-dessus ne fonctionnent pas, sachez qu'ils existent divers traitements destinés à lutter contre les insomnies :
- La psychothérapie
- Les méthodes de relaxation
- Les médicaments
- Les compléments alimentaires
Nous les passons en revue pour en expliquer les avantages et les inconvénients dans cet article.
Le sommeil est une forme de repos plus profonde, qui suit spontanément une phase de relaxation et de détente. Il est essentiel à la récupération tant physique que mentale. Il influence de nombreux processus physiologiques, comme la température du corps, les rythmes cardiaque et respiratoire, la pression sanguine, la tension musculaire, la sécrétion d'hormones, le niveau d'énergie et le système immunitaire.
Pourtant, un Belge sur trois ne bénéficie pas toujours d'un sommeil optimal. Certes, tout le monde peut parfois éprouver des difficultés à s'endormir ou avoir l'impression d'avoir mal dormi, mais on ne parle de « troubles du sommeil » que si l'on dort mal depuis vraiment longtemps et si l'on ressent également un inconfort en journée (fatigue, problèmes de concentration ou de mémoire, irritabilité et sautes d'humeur, baisse des performances au travail ou aux études, dépression).
On parle d'insomnie en cas de troubles de la durée et/ou de la qualité du sommeil, troubles qui ont des répercussions négatives sur le fonctionnement de la personne de la journée. Un déficit chronique de sommeil ou des nuits perturbées finit par être préjudiciable à la santé physique et psychologique. On parle d’insomnies lorsque vous avez, au moins trois jours par semaine :
- vous avez l’impression d’avoir du mal à vous endormir, vous vous retournez et restez éveillé pendant plus de 30 minutes avant de dormir ;
- vous vous réveillez plusieurs fois pendant la nuit et avez ensuite du mal à vous rendormir ;
- vous vous réveillez plus tôt que prévu le matin ;
- vous souffrez d'une mauvaise qualité de sommeil.
La plupart des gens qui souffrent d'insomnie ont des difficultés à s'endormir. D'autres s'endorment sans trop de mal, mais se réveillent plusieurs fois pendant la nuit et ont beaucoup de difficulté à se rendormir ou, encore, se réveillent (trop) tôt le matin.
L'insomnie touche-t-elle davantage certaines personnes ? Elle est plus fréquente chez les femmes et plus susceptible d'apparaître avec l'âge. Mais les enfants et les ados peuvent également en souffrir.

Quels sont les 3 types d'insomnie ?
On distingue différents types d'insomnie en fonction de leur durée :
- L'insomnie aiguë. Cette forme d'insomnie disparaît généralement d'elle-même. Elle survient souvent comme une réaction temporaire au stress ou à un changement dans votre vie (vos études, votre profession, votre relation, votre famille, votre santé, votre situation financière, etc.). Des troubles physiques tels que douleurs, démangeaisons, oppression thoracique, toux, besoin d'uriner la nuit, remontées acides, palpitations cardiaques, sueurs nocturnes (bouffées de chaleur), crampes dans les mollets ou jambes sans repos peuvent également être à l'origine de ce problème, tout comme des troubles psychologiques tels que l'anxiété ou la dépression. Ce type d'insomnie disparaît généralement spontanément après quelques semaines. Il suffit d'être patient et de revoir votre hygiène et vos habitudes de sommeil. Si le problème vous gêne trop, vous pouvez toujours consulter votre médecin traitant.
- L'insomnie subaiguë. Les insomnies de ce type peuvent se prolonger plus longtemps (4 à 12 semaines environ).
- L'insomnie chronique, c'est-à-dire quand vos problèmes d’insomnie se prolongent (plus de 12 semaines), on parle alors d’insomnie chronique. On estime que 10 % de la population adulte souffre d'une forme chronique d'insomnie.
Les insomnies peuvent également être catégorisées selon leur cause :
- l'insomnie primaire, pour laquelle il n’y a pas de cause sous-jacente claire. Dans ce cas de figure, votre médecin traitant peut vous renvoyer vers un centre spécialisé afin d'y effectuer un examen du sommeil pour évaluer vos habitudes et vos troubles du sommeil.
- l'insomnie secondaire, qui est liée à une cause sous-jacente telle qu'un trouble psychologique (psychose, dépression, anxiété), un autre trouble du sommeil (parasomnie, apnée du sommeil, narcolepsie, etc.), à la prise de médicaments ou de stimulants (thé, café, alcool, nicotine ou drogue). Selon la cause identifiée, votre médecin pourra vous proposer un traitement ou vous orienter vers un accompagnement professionnel adapté.
Les causes potentielles d'une insomnie peuvent être nombreuses :
- de mauvaises habitudes de sommeil ;
- du stress, des soucis ;
- des douleurs physiques ;
- une hypertension artérielle ;
- une grossesse ;
- le vieillissement ;
- une température ambiante trop élevée dans la chambre ;
- avoir l'estomac plein ou, au contraire, vide peuvent perturber l'endormissement ;
- les boissons contenant de la caféine (café, thé, boissons énergisantes) et de l'alcool perturbent la structure du sommeil.
Les bruits ambiants ou un partenaire qui souffre lui-même de troubles du sommeil (apnée du sommeil) sont également sources de sommeil perturbé et ce, même si on ne se réveille pas complètement. À l'inverse, avoir une activité physique régulière a un effet bénéfique car cette habitude prolonge la phase de sommeil dit "profond".
On parle "d'insomnie" lorsqu'on connaît au moins trois jours par semaine de sommeil perturbé. On peut avoir des difficultés à s'endormir (il faut plus de 30 minutes avant d'arriver à s'endormir), se réveiller plusieurs fois pendant la nuit et avoir du mal à se rendormir (réveils fréquents), et/ou se réveiller plus tôt que prévu le matin (réveil précoce).
Autre symptôme révélateur, le fait de ne pas se sentir assez reposé pour fonctionner correctement en journée. On se sent irritable, tendu, somnolent et fatigué; on a des difficultés à se concentrer ou à être performant au travail ou à l'école. On peut également souffrir de problèmes de mémoire, de changements brusques d'humeur ou encore se sentir abattu, voire carrément déprimé. Il est parfois difficile de se rendre compte que ces différents symptômes sont en réalité le résultat d'une piètre qualité du sommeil.

De mauvaises nuits peuvent avoir de sérieuses répercussions en journée
Mieux vaut ne pas trop traîner avant d'essayer de régler un souci de trouble du sommeil. Quelques conseils simples, assortis d'une meilleure hygiène de vie, peuvent déjà aider pour commencer. Si ça ne fonctionne pas, consultez votre médecin. Il peut vous aider à rechercher l'éventuelle cause sous-jacente et vous proposer une solution appropriée. Prenez rendez-vous chez votre médecin si :
- vous dormez mal plusieurs nuits par semaine ;
- vous ne vous sentez jamais reposé le matin ;
- vous vous sentez fatigué tout le temps pendant la journée ;
- vous ne parvenez plus à accomplir vos tâches quotidiennes normalement ;
- vous êtes facilement irritable ;
- vous vous sentez apathique.
Avant de vous rendre chez le médecin, faites un petit topo sur sur vos habitudes de sommeil. Notez-les, ainsi que vos habitudes en journée, et faites-vous ainsi un petit carnet de bord/agenda avec le déroulé de vos jours et de vos nuits (pendant environ deux semaines) : heure où vous vous glissez sous la couette, heures de vos réveils, notez aussi si vous avez sommeil en journée, ce que vous avez fait en termes d'activités, ce que vous avez mangé/bu (alcool, caféine) et quand, etc.
Cet outil sera aussi utile au médecin, les causes possibles de vos insomnies et la gravité de vos plaintes lui apparaîtront ainsi immédiatement.
Qu'est-ce qu'une polysomnographie ?
Si vous avez des problèmes de sommeil depuis longtemps et que ni les examens médicaux ni les conseils n'ont donné de résultats, une polysomnographie est peut-être indiquée. Cet examen du sommeil se fait généralement sur recommandation du médecin généraliste, dans un hôpital ou un centre spécialisé.
Ce test consiste à enregistrer différents facteurs physiologiques pendant le sommeil, au cours d'une ou plusieurs nuits, à l'aide d'instruments spéciaux :
- activité cérébrale ;
- rythme cardiaque ;
- respiration ;
- mouvements oculaires ;
- activité musculaire ;
- saturation en oxygène dans le sang ;
- position de sommeil.

La polysomnographie analyse différents facteurs physiologiques
Les résultats permettent de détecter un certain nombre de troubles spécifiques à l'origine des insomnies comme, par exemple, le syndrome des jambes sans repos ou l'apnée du sommeil. Un rendez-vous est généralement fixé quelque temps après l'examen pour discuter du diagnostic et des options de traitement avec le médecin traitant.
Quelques conseils simples et la mise en place d'une bonne hygiène de sommeil suffisent bien souvent à retrouver le chemin des bras de Morphée. Inutile de mettre en place des mesures insurmontables. Essayez donc ceci :
- Faites régulièrement une activité physique, même douce. Bouger 3 à 5 fois par semaine, pendant 15 minutes à 1 heure, peut déjà faire la différence. C'est aussi tout bénéfice pour la pression artérielle et pour diminuer le niveau de stress. Evitez toutefois le sport intense trop près de votre heure de coucher car vous risquez de ne pas savoir vous endormir.
- Évitez les siestes l'après-midi. Si vous en avez vraiment besoin, assurez-vous que cette sieste ne dure pas plus de 30 minutes pour éviter de tomber dans un sommeil profond et de vous réveiller la tête dans le brouillard. Ne dormez pas après 15 heures, au risque d'empiéter sur votre rythme de sommeil normal le soir.
- Ne mangez pas de repas lourds le soir, mais n'allez pas non plus vous coucher l'estomac vide.
- Évitez le tabac, l'alcool et les boissons caféinées avant le coucher.
- Essayez de vous détendre et de vous relaxer le soir avant d'aller vous coucher. Ne postposez pas le coucher quand vous ressentez l'envie de dormir.
- Faites de votre chambre à coucher un véritable lieu de repos, et non un second living ou, pire encore, un bureau. Evitez la TV et tout autre appareil à écran (tablette, smartphone) qui maintiennent le cerveau en éveil et actif à des tâches autres que l'endormissement. Veillez à ce que la pièce soit bien ventilée, suffisamment sombre et calme
- Retournez votre réveil : voir l'heure quand on ne sait pas dormir ne fait souvent qu'augmenter le stress et l'agitation.
- Ne restez pas éveillé à vous retourner dans votre lit si vous n'arrivez pas à dormir. Levez-vous et faites quelque chose de relaxant/monotone, voire carrément ennuyeux, jusqu'à ce que le sommeil se fasse à nouveau sentir.
- Essayez de vous coucher et de vous lever à la même heure tous les jours, même le week-end ou les jours de congé.

Si ces conseils ne permettent pas de régler le problème, parlez-en à votre médecin qui en cherchera les causes avec vous et vous proposera des solutions adaptées à votre cas.
Si les conseils prodigués ci-dessus ne fonctionnent pas, sachez qu'ils existent divers traitements destinés à lutter contre les insomnies :
- La psychothérapie
- Les méthodes de relaxation
- Les médicaments
- Les compléments alimentaires
Nous les passons en revue pour en expliquer les avantages et les inconvénients dans cet article.
Quel traitement pour lutter contre les insomnies?


